Wir behandeln Menschen und keine Krankheiten
„Abnehmspritze" jetzt auch gegen entzündliche Fettleber zugelassen
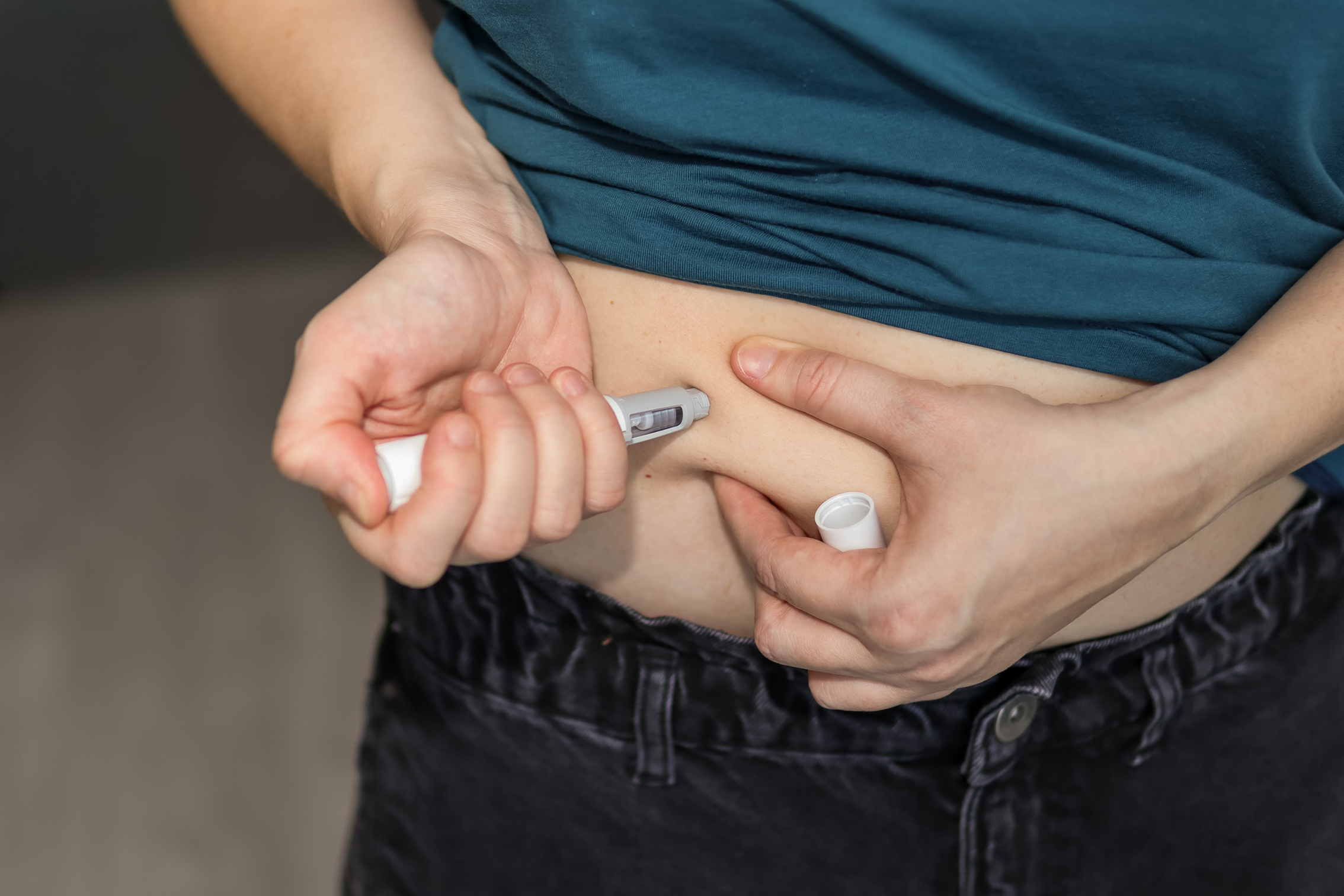
Die sogenannte „Abnehmspritze" bekommt ein neues Einsatzgebiet: Die EU-Kommission hat einem Semaglutid-haltigen Medikament die Zulassung zur Behandlung der metabolisch-assoziierten Steatohepatitis (MASH) erteilt – der entzündlichen Form der nicht-alkoholischen Fettleber.
Das Präparat trägt den Markennamen „Kayshild" und ist das erste Medikament aus der Klasse der GLP-1-Rezeptoragonisten, das gezielt für diese Erkrankung zugelassen wurde. Für viele Betroffene ist das eine bedeutende Nachricht – denn die Fallzahlen der Fettleber steigen, zuletzt auch bei immer jüngeren Menschen. Ab wann das Medikament in Deutschland allerdings auf Kassenrezept erhältlich sein wird, steht noch nicht fest.
Was ist die nicht-alkoholische Fettleber?
Die Fettleber – medizinisch Steatosis hepatis – entsteht, wenn sich zu viel Fett in den Leberzellen einlagert. Die häufigste Form ist die nicht-alkoholische Fettleber (NAFLD), die nicht durch Alkohol, sondern durch Übergewicht, Bewegungsmangel, Zucker und eine gestörte Insulinverarbeitung verursacht wird. In Deutschland leiden schätzungsweise 30 Prozent der Erwachsenen an einer metabolisch assoziierten Fettlebererkrankung. Das Tückische: Die Leber hat keine Schmerzrezeptoren, die Erkrankung bleibt oft jahrelang unbemerkt.
Bleibt die Fettleber unbehandelt, kann sie sich zur entzündlichen Form – der MASH – weiterentwickeln. Diese führt zu entzündlichen Prozessen und in der Folge zur Fibrose, die wiederum in eine Zirrhose und Leberkrebs übergehen kann.
Warum ist die Zulassung eine gute Nachricht für Betroffene?
Mit der Zulassung von Semaglutid – dem Wirkstoff der besser bekannten Medikamente Ozempic und Wegovy – für eine neue Indikation stehen nun zwei Medikamente für schwere Fettlebererkrankungen zur Verfügung, wenn Lebensstiländerungen allein nicht ausreichen. Das ist ein bemerkenswerter Fortschritt: Noch vor wenigen Jahren gab es schlicht keine medikamentöse Option für diese Patientengruppe.
Zugelassen ist Semaglutid für Erwachsene mit nicht-zirrhotischer MASH und moderater bis fortgeschrittener Leberfibrose (Stadium F2 bis F3). Die Anwendung erfolgt einmal wöchentlich unter die Haut und ist an Lebensstilmaßnahmen wie Diät und Bewegung gekoppelt. Bisher handelt es sich um eine „bedingte“ Zulassung. Sie wird erteilt, wenn ein Medikament dringend gebraucht wird, die klinischen Studien aber noch nicht vollständig abgeschlossen sind. Der Hersteller muss zusätzliche Studien durchführen oder laufende Studien zu Ende bringen und der EMA regelmäßig neue Daten vorlegen – meist jährlich. Das Medikament ist also nicht „experimentell" im Sinne einer Studienteilnahme. Der Unterschied zur regulären Zulassung ist eher regulatorisch im Hintergrund – die Datenlage wird noch aktiv weiter geprüft, und es kann sein, dass die Fachinformationen (Anwendungsgebiete, Warnhinweise, Nebenwirkungen) im Laufe der Zeit angepasst werden, wenn neue Erkenntnisse hinzukommen.
Wie wirkt die „Abnehmspritze"?
Semaglutid gehört zur Klasse der GLP-1-Rezeptoragonisten. Diese Medikamente ahmen ein Darmhormon nach, das den Blutzucker reguliert. In Deutschland war der Wirkstoff bislang nur für Patienten zugelassen, die an Typ-2-Diabetes erkrankt sind oder unter starkem Übergewicht leiden.
Obwohl die Leber selbst keine Rezeptoren für den Wirkstoff besitzt, profitiert sie, wie neue Studien zeigen konnten, indirekt: Die Behandlung führt zu Gewichtsverlust, verbessert den Stoffwechsel und dämpft Entzündungen im gesamten Körper – und diese Effekte entlasten das Organ und reduzieren die Fetteinlagerungen.
Konkret greifen dabei mehrere Mechanismen ineinander: Semaglutid reduziert die Insulinresistenz – eine der Hauptursachen für die Fettansammlung in der Leber – und zügelt gleichzeitig den Appetit, was die Gewichtsabnahme fördert. Darüber hinaus senkt es den Fettanteil in der Leber, verbessert die Fettzusammensetzung des Organs und reduziert die Konzentration von Leberenzymen, die auf Zellschäden hinweisen.
Welche Studienergebnisse haben für die Zulassung gesprochen?
Die Grundlage für die Zulassung bildet die ESSENCE-Studie – eine multizentrische, randomisierte, placebokontrollierte Phase-3-Studie, an der 1.197 Erwachsene mit biopsiebestätigter MASH und Fibrose im Stadium F2–F3 aus 253 Zentren in 37 Ländern teilnahmen.
Die Ergebnisse: Bei 63 Prozent der Patienten klang die Steatohepatitis unter Semaglutid ab, ohne dass sich die Leberfibrose verschlechterte – gegenüber 34 Prozent in der Placebogruppe. Bei 37 Prozent kam es zudem zu einer Verbesserung der Fibrose, ohne dass sich die Steatohepatitis verschlechterte – gegenüber 22 Prozent in der Placebogruppe.
Auch die Stoffwechselwerte verbesserten sich deutlich: Die Teilnehmer in der Semaglutid-Gruppe verloren im Schnitt 10 Prozent ihres Körpergewichts, verglichen mit nur 2 Prozent in der Kontrollgruppe. Hinzu kamen Verbesserungen bei Blutzucker, Blutdruck und Blutfettwerten.
Welche Nebenwirkungen sind möglich?
Mögliche Nebenwirkungen, die bei mehr als fünf Prozent der Patienten auftraten, sind Übelkeit, Erbrechen, Durchfall, Bauchschmerzen und Verstopfung. Die Abbruchraten in der ESSENCE-Studie waren jedoch gering: Nur 2,6 Prozent der Semaglutid-Gruppe brachen die Behandlung ab, gegenüber 3,3 Prozent in der Placebogruppe.
Was ist Semaglutid – und wofür ist es sonst noch zugelassen?
Semaglutid ist ein GLP-1-Analogon, das als GLP-1-Rezeptoragonist wirkt. Es zügelt den Appetit, verbessert den Blutzucker und unterstützt die Gewichtsreduktion – also genau jene Faktoren, die häufig für eine Verfettung der Leber mitverantwortlich sind. In Deutschland ist der Wirkstoff bereits seit Jahren unter den Handelsnamen Ozempic (bei Typ-2-Diabetes) und Wegovy (bei starkem Übergewicht) bekannt. Mit „Kayshild" kommt nun ein dritter Markenname für die neue Indikation hinzu.
Ist die nicht-alkoholische Fettleber jetzt heilbar?
Die metabolisch-assoziierte Steatohepatitis ist dank der neuen Medikamente deutlich besser behandelbar als noch vor zwei Jahren – das ist ohne Frage ein Fortschritt für Millionen Betroffene.
Neben Semaglutid erhielt bereits der Wirkstoff Resmetirom – Handelsname Rezdiffra – als erstes Medikament überhaupt die bedingte EU-Zulassung zur pharmakologischen Therapie der MASH. Während Semaglutid indirekt über den Stoffwechsel auf die Leber wirkt, greift Resmetirom direkt in der Leber an. Der Wirkstoff imitiert die Wirkung von Schilddrüsenhormonen – aber gezielt nur in der Leber, nicht im restlichen Körper. Durch die gezielte Aktivierung des Schilddrüsenhormonrezeptors werden die Mitochondrienfunktion und der Fettstoffwechsel verbessert sowie die Fettsäure-Oxidation gesteigert – dadurch verringern sich schädliche Fettablagerungen in der Leber, Entzündungen nehmen ab und die Fibroseentwicklung wird gebremst.
Aber von einer zuverlässigen Heilung in jedem Fall ist man noch weit entfernt. Die Medikamente helfen einem Teil der Patienten, in einem bestimmten Krankheitsstadium, und müssen mit Lebensstiländerungen kombiniert werden. Kayshild ist und bleibt ein verschreibungspflichtiges Medikament. Die Verordnung setzt eine ärztlich bestätigte Diagnose mit entsprechendem Fibrosegrad voraus. Wer zu spät kommt – also erst mit einer Zirrhose –, hat diese Option nicht mehr.
Das unterstreicht, wie wichtig die Früherkennung bleibt – ein Bereich, in dem sich ebenfalls Fortschritte verzeichnen lassen. Während früher die einzige sichere Methode zur Feststellung des Fibrosegrades eine Leberbiopsie war – also die Entnahme einer Gewebeprobe mit einer Nadel –, ist die Untersuchung heutzutage dank der Fibroscan-Methode nicht-invasiv, schmerzfrei und in wenigen Minuten möglich.
Wichtig zu wissen: Lebensstiländerungen – also ausgewogene Ernährung, Bewegung und Alkoholverzicht – stehen bei Fettlebererkrankungen weiterhin an erster Stelle. Semaglutid ist eine wertvolle Ergänzung dieser Maßnahmen – kein Ersatz dafür.
Wann können Patienten in Deutschland die „Abnehmspritze“ zur Fettleber-Behandlung erhalten?
In der EU ist Semaglutid für die Indikation MASH seit März 2026 bedingt zugelassen. Die EU-Kommission hat die Zulassung also erteilt – das ist der entscheidende erste Schritt. Der konkrete Marktstart in deutschen Apotheken ist jedoch noch nicht bekannt. Hersteller sind in Deutschland verpflichtet, für ein Mittel mit neuem Wirkstoff einen Zusatznutzen gegenüber der bisherigen Standardtherapie nachzuweisen.
Wann der Hersteller den deutschen Markt tatsächlich beliefert, hängt zudem zusätzlich von Preisverhandlungen mit dem GKV-Spitzenverband (AMNOG-Verfahren) ab. Danach entscheidet sich auch, ob die Kosten des Medikaments von den gesetzlichen Krankenkassen bezahlt wird. Bei Wegovy übernehmen die gesetzlichen Krankenkassen die Kosten bislang nicht – es gilt als „Lifestyle-Medikament". Bei Kayshild ist die Situation eine andere: Es handelt sich um ein klar indiziertes Medikament für eine schwere Lebererkrankung mit Fibrose – das spricht grundsätzlich für eine Erstattungsfähigkeit.
Speziell bei Kayshild ist es realistisch, dass es innerhalb weniger Wochen bis Monate nach der EU-Zulassung in deutschen Apotheken ankommt, da Novo Nordisk Semaglutid bereits gut etabliert in Deutschland vertreibt (Ozempic, Wegovy) und die Vertriebsstruktur bereits steht.
Fazit
Die Zulassung von Semaglutid (Kayshild) und Resmetirom (Rezdiffra) markiert einen Meilenstein in der Behandlung der entzündlichen Fettleber. Erstmals stehen Betroffenen mit MASH und fortgeschrittener Fibrose medikamentöse Optionen zur Verfügung, die nachweislich wirken.
Geheilt ist die Erkrankung damit aber nicht automatisch. Denn ein zentrales Problem in der medizinischen Versorgung der nicht-alkoholischen Fettlebererkrankung bleibt ungelöst: die rechtzeitige Diagnose. Die Leber hat keine Schmerzrezeptoren – selbst eine fortgeschrittene Fibrose, ja sogar eine beginnende Zirrhose, verursacht oft keinerlei Beschwerden. Die neuen Medikamente helfen nur in bestimmten Krankheitsstadien, sprechen nicht bei allen Patienten an und ersetzen keine Lebensstiländerungen. Früherkennung und Prävention bleiben deshalb entscheidend.