Diabetes-Typ-2 Privat-Sprechstunde - Köln/Bonn

Obwohl in Deutschland 10 % der Bevölkerung an Diabetes-Typ-2 erkrankt sind, gibt es nur wenige Ärzte, die Spezialsprechstunden zur Diagnostik und Therapie des Diabetes-Typ-2 und seiner Folgeschäden anbieten.
Wir möchten Ihnen an dieser Stelle unser Konzept hierzu vorstellen.
Vor der Entscheidung, welche Therapie sinnvoll ist, sollte auf jeden Fall eine umfangreiche Bestandsaufnahme durch einen kompletten Gesundheitscheck durchgeführt werden.
Sowohl die Auswahl als auch die Intensität der Therapie des Diabetes-Typ-2 hängt in großen Maße von den individuellen Befunden ab. Sind die Organe schon geschädigt? Welche Begleiterkrankungen liegen vor? Erst nach Klärung dieser Fragen können in enger Abstimmung mit dem Patienten die Therapieziele festgelegt und ein Behandlungsplan aufgestellt werden.
Rechtzeitige Diabetes-Therapie verbessert Gegenwart und Zukunft
Eine effektive und rechtzeitige Therapie vermindert das Risiko für gefürchtete Komplikationen wie Herzinfarkt, Schlaganfall, Durchblutungsstörungen der Beine, Sehstörungen, Nerven- und Nierenschädigungen und vorzeitiger Demenz. Ein 55 jähriger Patient mit Diabetes mellitus Typ 2 hat eine um sieben Jahre geringere Lebenserwartung als ein gleichaltriger Patient ohne Diabetes. Dabei haben die Patienten durch eine effektive Therapie nicht nur eine Chance auf eine bessere Zukunft, sondern sie profitieren auch in der Gegenwart davon, denn durch eine gute Einstellung des Blutzuckers vermindern sich Beschwerden wie Müdigkeit und Erschöpfung.
Diabetes-Typ-2 ist kein „Altersdiabetes“ mehr
Nahezu 90 % der Diabetiker leiden an Typ-2-Diabetes. Im Unterschied zum Typ-1-Diabetes ist die Neigung zu Typ-2-Diabetes vererbt, so dass häufig schon die Eltern an Diabetes erkrankt waren. Er wird im Volksmund auch „Altersdiabetes" genannt, da oft ältere Menschen betroffen sind. Mittlerweile erkranken aber auch immer häufiger jüngere Menschen an Typ-2-Diabetes. Sogar Jugendliche und Kinder können betroffen sein. Deshalb sollte auch in dieser Altersgruppe die Gefahr von Übergewicht und Bewegungsmangel angesprochen werden.
Anfangs ist noch genug Insulin da, aber es wirkt nicht.
Im Gegensatz zum Diabetes-Typ-1 ist anfangs kein Mangel an Insulin die Ursache für erhöhte Blutzuckerwerte sondern die Wirkung des Insulins in den Körperzellen ist vermindert. Durch diese Insulinresistenz steigt als Gegenreaktion die Produktion des Insulins in der Bauchspeicheldrüse massiv an und sie wird dabei so belastet, dass die Bauchspeicheldrüse irgendwann „wie eine ausgequetschte Zitrone“ kein Insulin mehr ausschütten kann. Außerdem wird der Gegenspieler des Insulins, das Glucagon, zu viel produziert und die Inkretin-Sekretion im Dünndarm ist vermindert. Alles zusammen führt dann zu erhöhten Blutzuckerspiegeln.
Diabetes-Typ-2 wird meist zu spät erkannt
Die Erschöpfung der Bauchspeicheldrüse verläuft schleichend, so dass die Patienten die Erkrankung oft selber gar nicht wahrnehmen und der Diabetes erst Jahre später erkannt wird.Jeder dritte Patient mit Diabetes weiß nichts von seiner Erkrankung. Experten gehen davon aus, dass der Diabetes-Typ-2 meist zehn Jahre zu spät diagnostiziert wird, denn die typischen Symptome wie Müdigkeit, Konzentrationsstörungen und verminderte Leistungsfähigkeit werden von den Patienten als allgemeine Erschöpfung (Burn-out-Syndrom) fehl gedeutet.
Erst wenn Symptome wie übermäßiger Durst und häufiges Wasserlassen hinzukommen wird an Diabetes gedacht.
Häufig ist der Typ-2-Diabetes dabei vergesellschaftet mit Bluthochdruckund erhöhten Blutfettwerten. Das gleichzeitige Vorkommen dieser Erkrankungen nennt man metabolisches Syndrom.
Ernährung bei Diabetes mellitus Typ 2

Diabetes Typ-2 ist keine schicksalhafte Erkrankung, der man sich fügen muss. Nicht selten genügt schon eine gesündere Lebensweise, um den Diabetes-Typ-2 ausreichend zu behandeln. Dazu zählen vor allem eine Ernährungsumstellung mit Gewichtsreduktion und mehr körperliche Aktivität. Eine spezielle Diabetes-Diät ist dabei aber nicht nötig. Der Diabetiker sollte sich wie jeder andere Mensch gesund ernähren. Auch für den Diabetiker gilt, dass im Prinzip alle Lebensmittel erlaubt sind, nur auf die Menge kommt es an. Bei einem Gewichtsverlust von 5-10 kg verschwindet bei einem Drittel der Patienten der Diabetes. Wenn es gelingt 15 kg abzunehmen, normalisieren sich bei 2 von 3 Patienten die Blutzuckerwerte. Diabetes Typ-2 ist somit eine Krankheit, die durch eine Umstellung der Ernährung potentiell zu heilen ist.
Der Anstieg des Blutzuckers bei Typ-2-Diabetikern wird nicht durch die Nahrungsaufnahme verursacht sondern, weil nach dem Essen das Gegenspielerhormon des Insulins, das Glucagons, ansteigt. Durch diesen Glucagonanstieg vermindert sich die Blutzuckerproduktion beim Patienten mit Typ-2-Diabetes nach Nahrungsaufnahme nicht. Bei gesunden Menschen wird durch eine Mahlzeit die Produktion des Zuckers in der Leber stark vermindert. Der Anstieg des Blutzuckers beim Typ-2-Diabetiker ist also nicht durch die Nahrungsaufnahme bedingt sondern, weil in der Leber weiterhin viel Zucker produziert wird, obwohl dies nach Einnahme einer Mahlzeit weniger werden sollte. Der Typ-2-Diabetiker braucht seine Broteinheiten (BE) nicht zu zählen (im Gegensatz zu Patienten mit Typ 1). Eine komplizierte Diätschulung des Typ 2 Diabetikers ist deshalb nicht notwendig. Nur wenn der Typ 2 Diabetiker Insulin spritzt, sollte auch er zu Verhinderung von Unterzuckerungen die Kohlenhydratmenge abschätzen können. Der Stoffwechsel wird durch eine mediterrane Diät positiv beeinflusst. Diese Diätempfehlung gilt aber grundsätzlich auch für Nicht-Diabetiker, da hierunter das Herzinfarkt- und Schlaganfallrisiko gesenkt wird. Die antioxydative Wirkung der bei einer Mittelmeer-Diät verwendeten Lebensmittel wie beispielsweise Olivenöl und Nüsse mit einem hohen Anteil von ungesättigten Fettsäuren, Vitaminen, Polyphenolen und Carotinoiden führt zu einer deutlichen Senkung der freien Radikalen. Lebensmittel mit hohen glykämischen Index wie Traubenzucker, weißer Reis, Weißbrot oder Pommes frites sollten gemieden werden. Besser sind Nahrungsmittel mit einem mittleren glykämischen Index wie Vollkornbrot, Müsli, Vollkornreis oder Ananas. Besonders zu empfehlen sind Lebensmittel mit niedrigen glykämischen Index wie Linsen, Joghurt, gekochte Kartoffeln oder Nüssen. Neuere Studien konnten zeigen, dass 15g Molkeprotein vor dem Frühstück den Zuckerstoffwechsel verbessert und das Sättigungsgefühl erhöht. Bei Patienten mit ausgeprägter Insulinresistenz werden zudem traditionell sogenannte „Hafertage“ als Therapie eingesetzt. Dabei werden zwei oder drei Tage Mahlzeiten durch 60g Haferflocken, aufgelöst in einem ½ Liter Wasser oder in fettarmer Suppenbrühe ersetzt. Die positive Wirkung einer solchen Haferkur wird auf den im Hafer vorhandenen Ballaststoff ß-Glucan zurückgeführt. ß-Glucan vermindert die Zuckeraufnahme im Darm. Auch der Konsum von Kaffee wirkt sich positiv auf den Zuckerstoffwechsel aus. Mit jeder täglich zusätzlich getrunkenen Tasse Kaffee sinkt das Diabetesrisiko um 6 %. Diese positive Wirkung wird auf die im Kaffee enthaltenden antientzündliche Stoffe zurückgeführt und gilt auch für entkoffeinierten Kaffee.
Diese Faktoren begünstigen Typ-2-Diabetes:
- Übergewicht aufgrund falscher Ernährung und körperlicher Inaktivität, wodurch vor allem das Fettgewebe der Bauchhöhle zunimmt und der Anteil der freien Fettsäuren im Blut steigt;
- genetische Veranlagung: Ist ein Familienmitglied bereits an Diabetes erkrankt, hat man ein erhöhtes Risiko, selbst zu erkranken. Bei einem erkrankten Elternteil z. B. liegt dieses Risiko bei 50 Prozent;
- bestimmte Medikamente, z. B. Statine (Cholesterinsyntheseenzymhemmer), die den Cholesteringehalt im Blut senken sollen. Ebenso Kortison, harntreibende Mittel (Thiazide), Blutdrucksenker (Betablocker), Ovulationshemmer, Antidepressiva;
- Schwangerschaft (Gestationsdiabetes);
- Lebererkrankungen;
- Stressfaktoren für den Körper (Infektionen, Verletzungen, Operationen);
- Hormonstörungen.
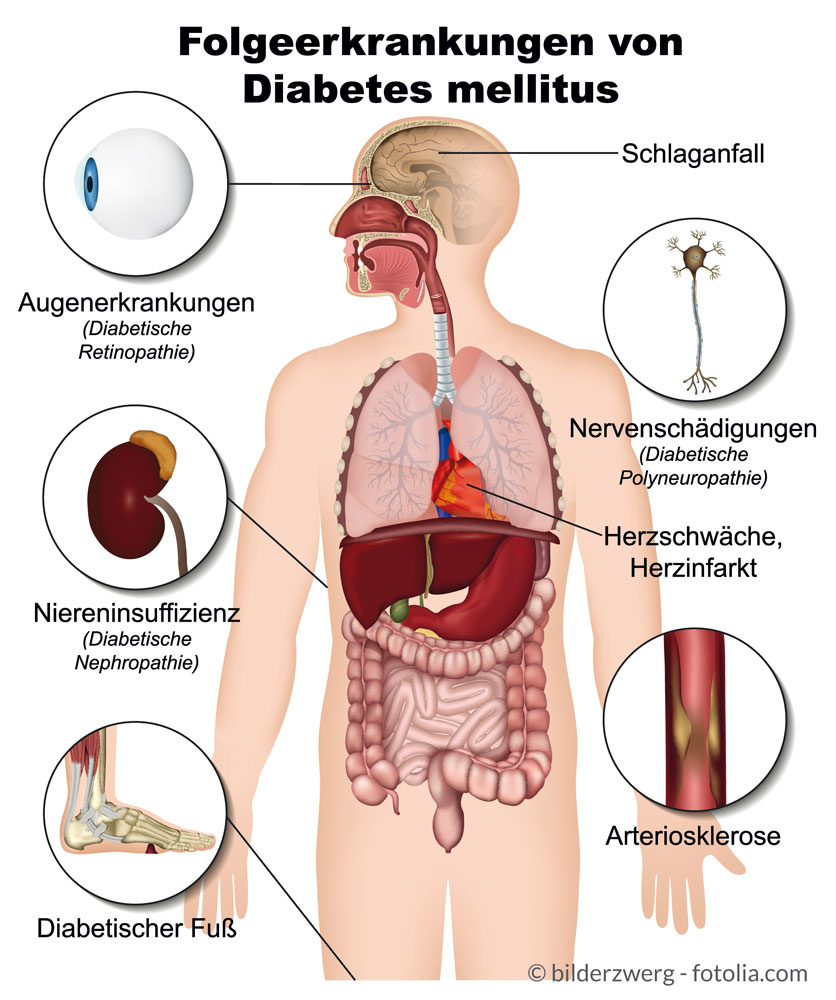
- Da sich der Diabetes mellitus über Jahre entwickelt, wird er oft zu spät erkannt. Erste unspezifische Anzeichen können Müdigkeit, Schwäche, Sehstörungen und Infektneigung (wiederholte Blasenentzündungen) sein. Auch ein schlecht eingestellter Diabetes zieht Folgeschäden nach sich, die oftmals irreversibel sind:
- Herz-Kreislauferkrankungen (Herzinfarkt, Schlaganfall) wegen des erhöhten Risikos, an Arteriosklerose zu erkranken;
- Nierenerkrankungen und Niereninsuffizienz;
- Augenerkrankungen bis zum Erblinden;
- verschlechterte Wundheilung und diabetisches Fußsyndrom durch Nerven- und Gefäßschädigungen und in der Folge arterielle Durchblutungsstörungen.
Medikamente zur Behandlung von Diabetes mellitus
Wenn durch eine Änderung des Lebensstils keine ausreichenden Blutzuckerwerte erreicht werden können, kann der Diabetes-Typ-2 mit Tabletten, den sogenannten oralen Antidiabetika, behandelt werden. Gerade in den letzten Jahren hat es in diesem Bereich mit den DPP-4- und SGLT-2-Hemmern erhebliche Fortschritte gegeben, so dass uns mittlerweile zahlreiche Medikamente zur Verfügung stehen, deren Wirkungsweise sich unterscheiden. Einige hemmen die Zuckeraufnahme aus dem Darm und steigern die Empfindlichkeit des Körpers für das körpereigene Insulin, andere wiederum erhöhen die Zuckerausscheidung im Urin oder verstärken die Insulinproduktion der Bauchspeicheldrüse. Es gibt inzwischen sehr gut verträgliche Wirkstoffe, die auch kombiniert werden können. So kann man zum Beispiel durch eine Dreifachtherapie mit Metformin, DPP-4- und SGLT-2-Hemmern sehr gute Resultate erzielen, ohne dass in der Regel mehr Nebenwirkungen auftreten.
Metformin
Wenn der Diabetes mit Medikamenten behandelt werden muss, ist Metformin die erste Wahl. Es sollte wenn möglich bei jeder Medikamentenkombination als Basistherapie beibehalten werden. Das gilt auch, wenn eine Therapie mit Insulin erfoderlich wird. Metformin vermindert die Insulinresistenz in der Muskulatur, reduziert die Glucoseproduktion in der Leber und hilft bei der Gewichtsreduktion. Es darf inzwischen auch bei Patienten mit einer geringen bis mäßigen Nierenschwäche gegeben werden. Nur bei einer sehr starken Niereninsuffizienz mit einer GFR unter 30 oder einer starken Herzinsuffiziens im Stadium NYHA 3 (Luftnot bei langsamen Gehen im Haus) sollte es nicht eingenommen werden. 48 Stunden vor einer OP und am Tag einer Kontrastmittelgabe muss Metformin abgesetzt werden. Zur Vermeidung von Nebenwirkungen wie Übelkeit, Blähungen und Durchfällen sollte zunächst mit einer geringen Dosis von 500 mg pro Tag begonnen werden. Mehr als 90 % der Patienten vertragen bei einschleichender Dosierung Metformin sehr gut. Eine Dosis von 2 x1.000 mg ist meist genauso effektiv wie die Maximaldosis von 3 x 1.000 mg. Bei einer Niereninsuffizienz mit einer GFR von 30-45 ml/min beträgt die Maximaldosis 2 x 500 mg. Metformin sollte während oder noch besser nach den Mahlzeiten eingenommen werden. Es verbessert nicht nur die Blutzuckerwerte und die Lebensqualität durch Verminderung von Symptomen wie Müdigkeit und Infektanfälligkeit, sondern es wirkt auch lebensverlängernd. Patienten mit Diabetes Typ-2, die Metformin einnehmen, haben sogar eine 15 % längere Lebenserwartung als Menschen ohne Diabetes. Metformin vermindert dabei auch das Risiko an Krebs zu erkranken.
DPP-4-Hemmer
Sie hemmen das Enzym Dipeptyl-Peptidase-4, welches das Inkretin GLP-1 inaktiviert. GLP-1 wird vom Dünndarm gebildet und stimuliert die Insulinsekretion und hemmt die Glucagonfreisetzung. Sie werden meist in Kombination mit Metformin gegeben. DPP-4-Hemmer wie Saxagliptin und Sitagliptin sind sehr gut verträglich und können bei eingeschränkter Nierenfunktion bis zu einer GFR von 30 ml in angepasster Dosierung genommen werden.
Die DPP-4-Hemmer führen zu einer Steigerung des Insulins und zur Verminderung des Glucagons. Sie können keine Unterzuckerungen auslösen sondern nur erhöhten Blutzucker senken, da das Inkretin GLP 1 nur bei erhöhten Blutzucker nach Nahrungsaufnahme seine Wirkung ausübt. DPP-4 Hemmer senken den HbA1c-Wert um ca. 0,5-1,0 %, auf das Gewicht ist die Wirkung eher neutral.
SGLT-2-Hemmer
Das Transport-Eiweiß SGLT-2 sorgt in der Niere dafür, dass Zucker aus dem Urin gefiltert wird. Die Hemmung von SGLT-2 führt also zu einer vermehrten Ausscheidung von Zucker im Urin. Der Harnzuckertest wird dadurch positiv.
In einer Studie konnte gezeigt werden, dass der SGLT-2-Hemmer Empaglifozin nach 3 jähriger Einnahme die Sterblichkeit an Herzinfarkt um 38%, das Risiko für Nierenerkrankungen um 39% und die Gesamtsterblichkeit um 32% reduziert. Der Blutdruck sinkt im Schnitt um 4 mm. Ab dem 85. Lebensjahr sollten SGLT-2-Hemmer nicht mehr gegeben werden. Auch Patienten, die sogenannte Schleifendiuretika wie Torasemid nehmen oder Patienten mit einer GFR unter 45 ml sollten keine SGLT-2- Hemmer erhalten. Bei Patienten über 75 Jahren muss besonders auf einen zu großen Flüßigkeitsverlust geachtet werden. Pilzinfektionen an den Genitalien treten meist nur anfangs auf. Sie sind lokal mit Salben gut zu behandeln. Pilzrezidive kommen nur selten vor. Der HbA1c-Wert sinkt durch SGLT-2-Hemmer im Schnitt um 0,5-1% und das Gewicht um 2-3 kg.
Sulfonylharnstoffe
Sie sind neben Metformin die in Deutschland immer noch am häufigsten verwendeten Tabletten zur Behandlung von Diabetes.
Die gebräuchlichen Sulfonylharnstoffe sind Glibenclamid und Glimepirid eingesetzt. In den deutschen Leitlinien aus 2013 besitzen die Substanzen noch einen relevanten Stellenwert. In aktuelleren internationalen Leitlinien fällt die Bewertung für Sulfonyharnstoffe aber eher negativ aus, so dass sie auch wegen der Nebenwirkungen Gewichtszunahme und Unterzuckerungen nur noch zurückhaltend verordnet werden sollten. Die wichtigste Kontraindikation ist eine verminderte Nierenfunktion.
GLP-1-Analoga
Wenn mit der Therapie des Diabetes-Typ-2 rechtzeitig begonnen wird, ist eine Therapie mit Spritzen in der Regel nicht notwendig. Oft reicht eine gesündere Lebensweise und die Behandlung mit Tabletten.
Vor Beginn einer Therapie mit Insulinspritzen ist besonders bei Übergewicht ein Therapieversuch mit GLP-1 Analoga wie Liratuglid sinnvoll. Diese Substanzen werden einmal täglich subcutan gespritzt. Sie unterstützen den natürlichen Stoffwechsel. GLP-1 wird mahlzeitenabhängig im Dünndarm gebildet. Man nennt sie Inkretine. Durch die Bildung von GLP1 wird die Insulinsekretion stimuliert und die Glucagonfreisetzung gehemmt. Außerdem verstärken sie das Sättigungsgefühl durch eine Verzögerung der Magenentleerung.
GLP1-Rezeptor-Agonisten binden sich an GLP1-Rezeptoren. Sie können als Agonist nicht wie normales GL-P1 inaktiviert werden. Dabei wird die Insulinsekretion aber nur bei Erhöhung des Blutglucosespiegels gesteigert. Es kommt somit unter dieser Therapie nicht zu Unterzuckerungen. Anfänglich können Übelkeit und Durchfall auftreten, die in der Regel aber nur vorübergehend sind und durch eine einschleichende Dosierung vermieden werden können. Kontraindikationen sind eine schwere Niereninsuffizienz (GFR <15) und eine Pankreatitis. Die anfängliche Befürchtung einer erhöhten Rate von Bauchspeicheldrüsenentzündungen hat sich aber nicht bestätigt.
Unter Liratuglid kommt es nach den Ergebnissen der sogenannten LEADER-Studie zu einer 22 % Verminderung des Risikos durch Herzinfarkt und Schlaganfall zu sterben. Es darf bei Herzinsuffizienz bis zum Stadium NYHA 3 gegeben werden. GLP-1-Analoga verbessern den HbA1c-Wert um 1-2 % und das Gewicht sinkt im Schnitt um 4 kg.
Insulin
Bevor Insulin bei Diabetes mellitus Typ 2 zum Einsatz kommt, sollten zunächst alle anderen Optionen inklusiver einer umfangreichen Kombinationstherapie mit oralen Antidiabetika ausgeschöpft werden.Erst wenn die körpereigene Produktion von Insulin völlig zum Erliegen gekommen ist, ist die Gabe von Insulin zu erwägen. Viele Patienten haben Angst vor der Spritze und versuchen die Therapie mit Insulin so lange wie möglich hinauszuzögern, obwohl die hohen Blutzuckerwerte ihre Lebensqualität in der Gegenwart stark einschränken und gleichzeitig auch noch die Gefahr für zukünftige Folgeerkrankungen hoch ist. Wir empfehlen diesen Patienten, es doch einfach mal probeweise mit einer Insulintherapie zu versuchen. Wenn sie damit nicht zufrieden sind, beenden wir die Insulintherapie wieder. Unsere Erfahrung nach stellen die meisten jedoch fest, dass das Spritzen eigentlich gar nicht so schlimm ist, wie sie es befürchtet hatten, denn die Nadeln sind extrem dünn und verursachen nur einen kaum wahrnehmbaren Schmerz. Die Belästigung durch die Insulinspritzen steht dann in keinem Verhältnis zur gewonnenen Lebensqualität, denn die Patienten fühlen sich in der Regel deutlich leistungsfähiger.
Insulinanaloga
Es könnte sein, dass in einigen Jahren die herkömmlichen Insuline vom Markt verschwinden und es nur noch Insulinanaloga gibt. In einigen Ländern ist dies schon der Fall. Das erste langwirsame Insulinanalogon mit einer Wirkdauer von 21-27 Stunden war Insulin glargin U 100 (Lantus und als Biosimilar Abasaglar). Insulin detemir (Levemir) hat eine etwas kürzere Wirkdauer von 16-23 Stunden. Insulin glargin U 300 (Toujeo) wirkt ca. 36 Stunden.Die verzögerte Aufnahme von Insulin glargin U 300 führt zu weniger nächtlichen Unterzuckerungen und einer geringeren Gewichtszunahme als unter Insulin glargin U 100. Der Zeitpunkt der Injektion kann bei U 300 um drei Stunden vor- oder zurückverlegt werden, ohne dass dies Einfluss auf die Blutzuckerwerte hat. Die längste Wirkdauer hat Insulin deglutec (Tresiba). Sie beträgt bei diesem ultralangwirksamen Insulinanaloga über 42 Stunden. Der Injektionzeitpunkt kann deshalb ohne Einfluss auf die Blutzuckerkontrolle innerhalb von 8-40 Stunden variiert werden. Unterzuckerungen kommen seltener vor. Insulin deglutec (Tresiba) war in Deutschland nach gescheiterten Preisverhandlungen mit den Kassen zunächst nicht erhältlich und nur über das Ausland beziehbar. Erfreulicherweise ist Insulin deglutec aber seit dem 1. Dezember 2018 wieder auf dem deutschen Markt verfügbar.
Die derzeit verfügbaren schnell wirksamen Insulinanaloga sind Insulin lispro (Humalog, Liprolog, Lispro sanofi), Insulin glusilin (Apidra), Insulin aspart (Novorapid) und das ultraschnell wirkende Insulin aspartat (Fiasp). Schnell- und kurzwirksame Analoga können ohne Einhaltung eines Spritz-Ess-Abstandes gespritzt werden. Normales kurzwirksames Insulin muss mit einem Spritz-Ess-Abstand von 30 Minuten gegeben werden. Die kurzwirksamen Insulin-Analoga zeichnen sich durch eine rasche Resorption (Insulin 30 Minuten, Analoga 10 Minuten) und durch eine kurze Wirkdauer (Insulin 5 Stunden, Analoga 3,5 Stunden) aus. Diese schnelle und gleichzeitig nur kurze Wirkung kommt der Insulinwirkung des gesunden Menschen ohne Diabetes nahe.
Das ultraschnellwirksame Fiasp kann sogar bis 20 Minuten nach den Mahlzeiten gespritzt werden.
Behandlungsziele bei Diabetes-Typ-2
Die anzustrebenden Behandlungsziele sollten in Abstimmung mit dem Patienten unter Berücksichtigung der Befunde des Gesundheitschecks und der individuellen Lebenssituation festgelegt werden.
Der HbA1c gibt Aufschluss über die durchschnittlichen Blutzuckerwerte der letzten 8-10 Wochen. Bei langer Lebenserwartung ist ein HbA1c-Wert zwischen 6,0% und 6,5% anzustreben. Für die meisten Patienten genügt aber schon ein HbA1c-Ziel < 7,0 % um einen Schutz vor Folgeerkrankungen zu gewährleisten. Bei Patienten mit Neigung zu schweren Unterzuckerungen oder bei Patienten mit verminderter Lebenserwartung kann unter Umständen aber auch ein HbA1c-Zielwert von 8,0 % ausreichend sein.
Der Nüchtern-Blutzucker sollte 110 nicht überschreiten. Zwei Stunden nach dem Essen ist ein Wert von 135 anzustreben.
Bei Patienten mit Neigung zu Unterzuckerungen oder bei verminderter Lebenserwartung ist auch ein Nüchternwert von 130 und nach dem Essen von 180 ausreichend.
Der BMI sollte zwischen 20 und 25 liegen. Dies entspricht bei einem Mann mit einer Körpergröße von 175 cm einem Gewicht von 63 bis 76 kg. Bei einem BMI von 27-35 sollte eine 5 % und bei einem BMI über 35 eine 10 % Gewichtsreduktion angestrebt werden.
Körperliche Aktivität und Sport

Als ausreichend gelten eine körperliche Aktivität von 5x pro Woche mit mäßiger körperlicher Belastung über jeweils 30 Minuten oder auch 5x pro Woche 15 Minuten mit starker Belastung.
Blutdruck und Diabetes
Die Blutdruckwerte sollten unter 140/90 oder noch besser unter 120/80 sein.
ACE-Hemmer oder AT1-Rezeptorenblocker werden bevorzugt eingesetzt. Wenn dies nicht reicht, kombiniert man mit Calcium-Antagonisten, dann Diuretika und eventuell auch Betablocker. Spironolacton ist ebenfalls möglich.
Cholesterin und Diabetes
Das LDL-Cholesterin sollte unter 100 oder wenn schon Folgeerkrankungen vorliegen sogar unter 70 liegen oder um mindestens 50% des Ausgangswertes gesenkt werden. Auch der Non-HDL-Cholesterin-Wert ist von Bedeutung. Dieser Wert wird neben dem LDL-Cholesterin auch durch das sog. Remnant-Cholesterin beeinflusst, welches mit den triglyzeridreichen Lipoproteinen verbunden ist und damit indirekt auch eine Hypertriglyzeridämie anzeigt.
Non-HDL-Cholesterin ist Gesamtcholesterin minus HDL-Cholesterin. Die Zielwerte des Non-HDL- Cholesterins liegen um 30 höher als die LDL-Cholesterin- Zielwerte, also bei 130 bzw. 100.
Harnsäure und Diabetes
Die Harnsäurewerte sollten zur Verhinderung von Nierenschäden möglichst unter 6 mg liegen. Allopurinol hat einen schützenden Effekt auf die Niere und kann frühzeitig eingesetzt werden.


